Autoantikörper-Stufendiagnostik bei autoimmunen Lebererkrankungen
Autoimmune Lebererkrankungen sind eine Gruppe von Lebererkrankungen, die durch Fehlsteuerung des körpereigenen Immunsystems entstehen und sind nicht infektiös. Zu den Autoimmunerkrankungen der Leber gehören folgende Krankheitsbilder:
- die autoimmune Hepatitis (AIH)
- die primär biliäre Zirrhose (PBC)
- die primär sklerosierende Cholangitis (PSC)
- die Overlap-Syndrome (z.B. zw. AIH und PBC)
Obwohl für die autoimmunen Lebererkrankungen wissenschaftliche Hinweise für eine ätiopathogenetische Beteiligung des Immunsystems vorliegen, bleibt deren genaue Ursache bis heute unklar. Äußere Faktoren (z.B. Medikamente, Toxine, Infekte), gestörte Immuntoleranzmechanismen, hormonelle Einflüsse oder genetische Prädisposition werden als mögliche Erkrankungsursachen in der Literatur diskutiert.
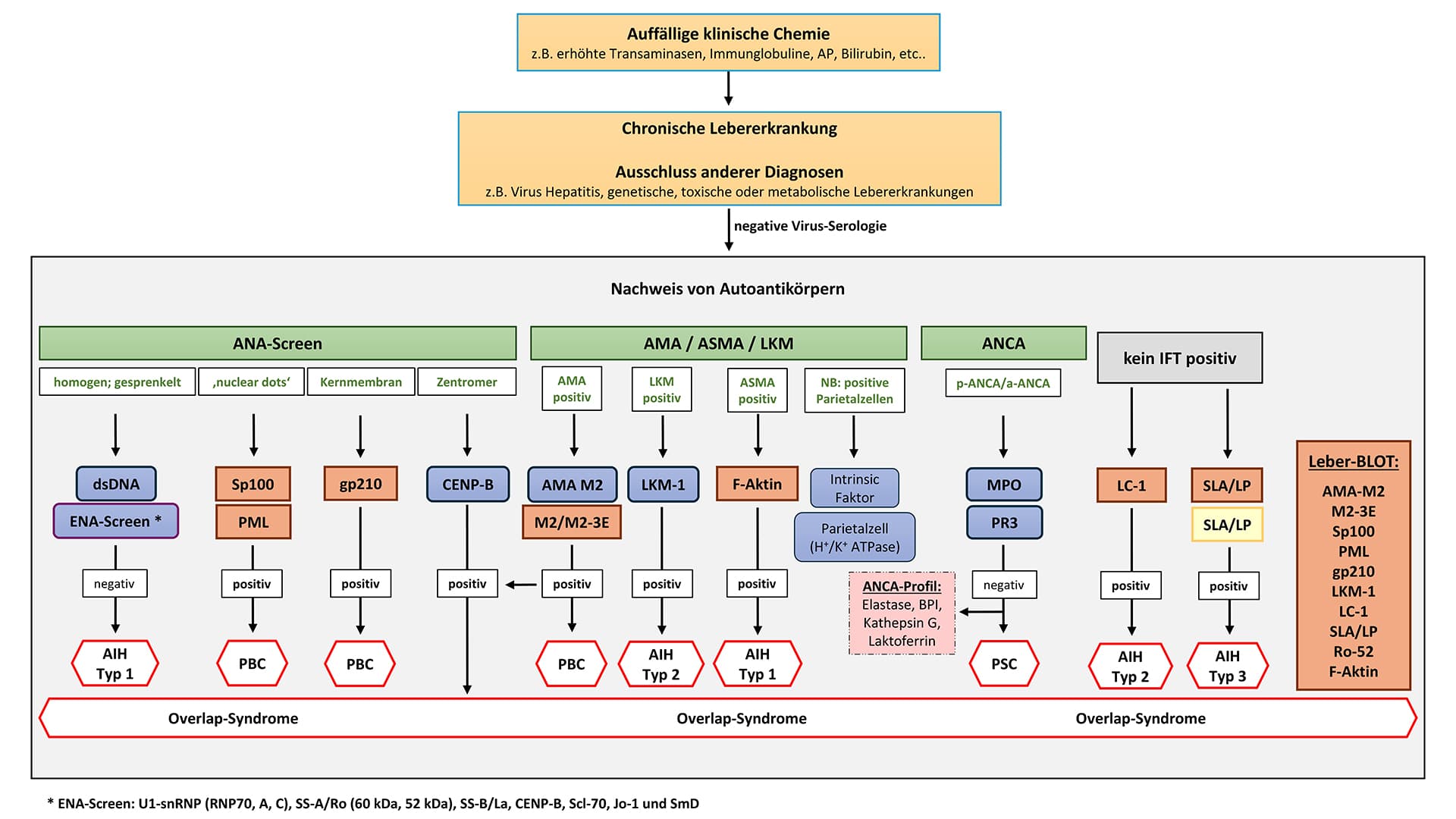
Abbildung 1: Modell der Diagnostik bei Verdacht auf eine autoimmune Lebererkrankung.
Übersicht der bei Lebererkrankungen nachweisbaren Autoantikörper und ihre Nachweisverfahren; primäre biliäre Zirrhose (PBC), autoimmune Hepatitis (AIH), primär sklerosierende Cholangitis (PSC), NB: Nebenbefund.
Testprinzip: grün = IFT, blau = FEIA, orange = Immunoblot IgG, gelb = ELISA, rosa = Fremdversand-ELISA.
Serologische Diagnostik
Bei klinischem Verdacht auf eine autoimmune Lebererkrankung sollten nach aktueller Leitlinie (S2k-Leitlinie 021/027 Autoimmune Lebererkrankungen, 2017) quantitative Immunglobuline (IgG, IgM, IgA), Transaminasen und Autoantikörper gegen Zellkerne (ANA, antinukleäre Antikörper), glatte Muskulatur (ASMA)/Aktin, Leber-Nieren-Mikrosomen (LKM) und Mitochondrien (AMA) im Serum mittels indirektem Immunfluoreszenztest (IFT) bestimmt werden. Die Antikörper im Patientenserum binden dabei spezifisch an ihre intrazelluläre Zielstruktur und werden mittels fluoreszenzmarkiertem Anti-human IgG sichtbar gemacht. Bei positivem Test (Titer >1:100) wird eine Untersuchung mit serieller Verdünnung des Patientenserums (Austitrierung bis Titer 1:10.000) angeschlossen. Je nach Antigenlokalisation ergibt sich für jeden Antikörper im IFT ein charakteristisches Fluoreszenzmuster, das zusätzlich zum IFT-Titer im Befund angegeben wird (s. Abbildung 2).
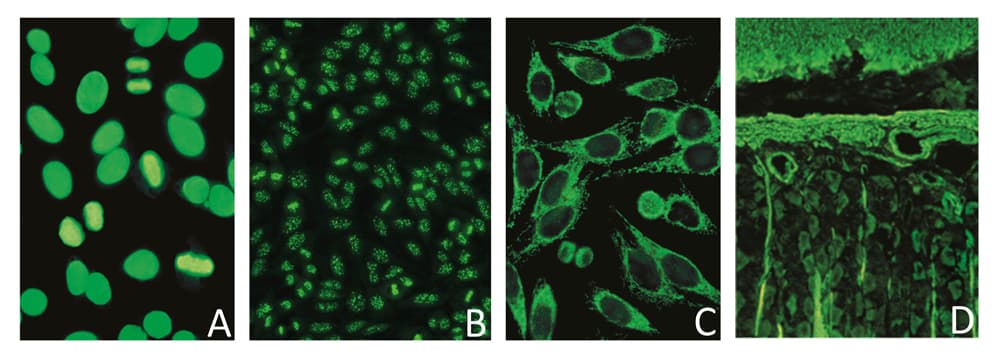
Abbildung 2: Beispiele für positive Fluoreszenzmuster.
A) ANA, homogenes Muster (AC-01); B) ASMA; C) ASMA vom Typ Aktin; D) AMA, Mitochondrien
Bilderquelle: EUROIMMUN AG
Bestätigung durch verschiedene monospezifische Tests (s. Abbildung 1):
- Mittels dem Fluoreszenzenzymimmunoassay (FEIA) können quantitativ in vitro Bestimmungen von IgG-Antikörpern erfolgen, wie z.B.: LKM-1, AMA-M2, CENP-B, dsDNA, ENA-Screen, MPO und PR3 (Bestätigungsteste, Abklärung Overlap-Syndrome).
- Der Autoimmune Lebererkrankungen-BLOT beinhaltet AMA-M2, M2-3E, LKM-1, LC-1, SLA/LP, Sp100, gp210, PML, F-Aktin und Ro-52 deckt damit qualitativ einen Großteil der spezifischen Autoantikörper zur Diagnose AIH und PBC ab, insbesondere zur Abklärung unklarer und unplausibler Befunde.
- Der SLA/LP (soluble liver antigen/Leber-Pankreas-Antigen) ELISA bestimmt Autoantikörper der Immunglobulinklasse IgG (quantitativ) zur Abklärung von unklarer Erhöhung der Transaminasen, sowie Verdacht auf Autoimmunhepatitis.
1. Autoimmune Hepatitis (AIH)
Die autoimmune Hepatitis ist eine chronische Leberentzündung. Es kommt zu einer Zerstörung der Leberzellen durch eine T-Zell-vermittelte Immunantwort und Fibrosierung, und kann in ein akutes Leberversagen oder Zirrhose übergehen. AIH ist nicht heilbar, kann aber in Remission gehen. Frauen erkranken wesentlich häufiger an einer AIH als Männer. Die häufigsten AIH-Symptome sind asymptomatische Hepatitis, Müdigkeit, unklare Oberbauchschmerzen, Ikterus und Pruritus. Die AIH wird in drei Subformen AIH-Typ 1, 2 und 3 eingeteilt:
- Die klassische autoimmune chronisch aktive Hepatitis (AIH-Typ 1) ist durch den hochtitrigen Nachweis von antinukleären Antikörper (ANA) und/oder Antikörper gegen die glatte Muskulatur (ASMA), vorwiegend vom Aktin-Typ, gekennzeichnet (Markerantikörper und Klassifikationskriterium).
- Charakteristisch für die zweite Verlaufsform (AIH-Typ 2) sind die LKM-1-Antikörper und ggf. LC-1-Antikörper (Markerantikörper und Klassifikationskriterium), sie ist bei Kindern häufiger.
- Die dritte Verlaufsform (AIH-Typ 3) wird in der Literatur kontrovers diskutiert (klinisch und therapeutisch nicht von der AIH-Typ 1 zu unterscheiden). Nachweis von SLA/LP-Antikörpern (hochspezifischer Marker).
Bei klinischem Verdacht auf eine AIH sollen initial folgende Bestimmungen erfolgen (s. Abbildung 1):
- Erhöhte klinisch chemische Parameter (IgG und Transaminasen)
- Ausschluss anderer Diagnosen (z.B. Virushepatitis, toxische oder metabolische Lebererkrankungen)
- Histologie (Interface Hepatitis)
- Positiver Nachweis von Autoantikörpern (AAk)
Basierend auf den genannten Untersuchungen, zusammen mit dem AIH-Scoringsystem, kann eine sichere Diagnose der AIH erfolgen.
2. Primär biliäre Zirrhose (PBC)
Die primäre biliäre Zirrhose ist eine autoimmune Lebererkrankung, die in 90 % der Fälle Frauen betrifft. Sie beginnt mit einer Entzündung und Fibrose der intrahepatischen Gallenwege und kann zum Endstadium in eine Leberzirrhose übergehen. Die häufigsten PBC-Symptome sind Müdigkeit, Juckreiz, Ikterus und Gelenkschmerzen. Die PBC ist oft mit extrahepatischen immunologischen Begleiterkrankungen, wie z. B. Kollagenosen, wie CREST- und Sjögren-Syndrom, Rheumatoide Arthritis, Zöliakie, Hashimoto-Thyreoiditis assoziiert. Diagnostisch wichtig sind spezifische und frühe Markerantikörper: AMA vom Typ M2 (und M2-3E), sowie ein ANA-Test mit dem Nachweis PBC-assoziierter Kernantikörper gegen ‚nuclear dots‘ [Sp100, PML] und Kernmembran [gp210].
Bei klinischem Verdacht auf eine PBC sollen initial folgende Bestimmungen erfolgen (s. Abbildung 1):
- Erhöhte klinisch chemische Parameter (AP, GGT, Bilirubin, IgM)
- Ausschluss anderer Diagnosen (z.B. Virushepatitis, toxische oder metabolische Lebererkrankungen)
- Histologie
- Assoziierte Autoimmunsyndrome
- Positiver Nachweis von Autoantikörpern (AAk)
3. Primär sklerosierende Cholangitis (PSC)
Die primär sklerosierende Cholangitis ist eine seltene Leberkrankheit, ein chronischer Entzündungsprozess der intra- und extrahepatischen Gallenwege und es kommt zum Gallenstau. Die PSC kann auch mit einer entzündlichen Darmerkrankung einhergehen (Morbus Crohn bzw. Colitis ulcerosa). Langfristig kann der Gallenstau zur Zirrhose führen, selten auch zu einem Gallengangskarzinom. Die PSC tritt etwas häufiger bei Männern als bei Frauen auf. Die häufigsten PSC-Symptome sind Müdigkeit, unklare Oberbauchschmerzen, Ikterus und Pruritus. Für die PSC sind keine krankheitsspezifischen Autoantikörper bekannt. Die größte Bedeutung liegt auf den atypischen ANCA (a-ANCA; ggf. ohne eindeutige Spezifität) und den perinukleären ANCAs (p-ANCA, MPO negativ). Sie können sich gegen verschiedene Antigene richten, wie Elastase, Cathepsin, Lactoferrin, BPI und andere (ANCA-Profil).
Bei klinischem Verdacht auf eine PSC sollen initial folgende Serumbestimmungen erfolgen (s. Abbildung 1):
- Erhöhte klinisch chemische Parameter (AP, GGT, Bilirubin, IgG, IgM)
- Positiver Nachweis von Autoantikörpern (AAk)
4. Overlap-Syndrome
Etwa 15-30 % der Patienten mit AIH bzw. PBC zeigen Zeichen (histologisch und Autoantikörper) beider Erkrankungen. Nach neueren Untersuchungen scheint es sich hier hauptsächlich um Patienten mit einer hepatischen Form der PBC zu handeln, die ebenfalls den charakteristischen immunpathologischen Hintergrund AIH haben. Daher wurde für dieses Krankheitsbild der Begriff des Overlap-Syndroms (Überlappungssyndrom) geprägt. Overlap-Syndrome zwischen AIH und PSC wurden ebenfalls beschrieben, sind jedoch relativ selten. Zudem sind Overlap-Syndrome auch mit Kollagenosen (PBC+ CREST-Syndrom) bekannt. Beispiel: Kernantikörper gegen Zentromere [CENP-B] zusammen mit AMA-M2, weisen auf ein Overlap-Syndrom PBC und CREST-Syndrom hin und stellen ein Risikofaktor für die Entwicklung einer portalen Hypertension dar.
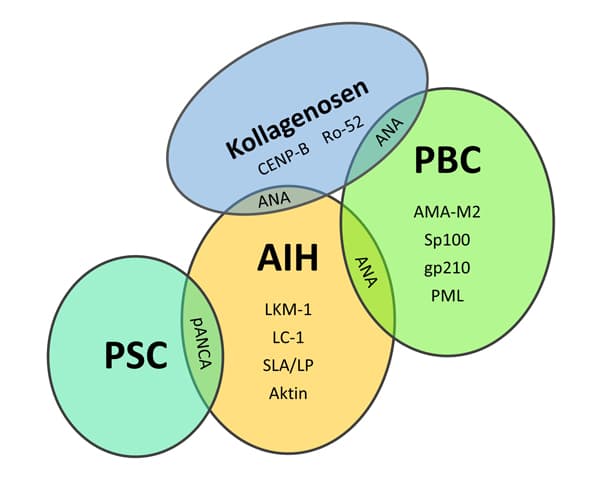
Abbildung 3: Overlap-Syndrom Kombinationen.
Mögliche Kombinationen von Overlap-Syndromen. primäre biliäre Zirrhose (PBC), autoimmune Hepatitis (AIH), primär sklerosierende Cholangitis (PSC).